Уже почти два года весь мир живет в ситуации ковидной инфекции, которая развивается волнообразно. О том, чем опасно это заболевание, какие существуют механизмы защиты от коронавирусной инфекции и почему необходимо вакцинироваться, мы поговорили с Александром Чиркиным, доктором биологических наук, профессором кафедры химии и естественнонаучного образования, лауреатом государственной премии БССР, врачом высшей категории по лабораторной диагностике.
– Какие существуют механизмы защиты от коронавирусной инфекции?
– Их всего два, но оба направлены на выработку в организме нейтрализующих вирус антител. Во-первых, это благополучно завершившееся коронавирусное заболевание, а во-вторых, вакцинация. Эффективность обоих механизмов повышается при соблюдении правил здорового образа жизни, личной и общественной гигиены.
Но нужно понимать, что первый механизм сопряжен летальными исходами заболевания особенно у людей, которые относятся к группам риска (пожилой и младенческий возраст, в последнее время лица в периоде полового созревания и в возрасте от 20 лет) или у тех, чья профессиональная деятельность требует постоянного общения (врачи, педагоги, солдаты и др.).
Второй механизм требует формирования общественного сознания необходимости прививки как способа достижения коллективного иммунитета и сокращения возможности мутаций вируса в более опасное для заболеваемости состояние. Коллективный иммунитет может сформироваться при 70% вакцинировании населения. Но, к сожалению, и у нас, и во многих странах существует большая прослойка людей, которые относятся к вакцинации отрицательно. Люди должны понять, что чем больше вероятность передачи вируса от человека к человеку, тем быстрее он будет мутировать.
– Некоторые думают, что лучше переболеть, надеясь, что у них высокие шансы перенести заболевание в легкой или средней степени тяжести, а то и вовсе бессимптомно. Что вы думаете по этому поводу?
– Недавно полученные данные показывают, что ряд симптомов может сохраняться после завершения острой фазы заболевания. Такое состояние называется постковидным синдромом. По определению Национального института здоровья и улучшения медицинской помощи (США), в широком смысле постковидный синдром — это симптомы, продолжающиеся или развивающиеся после острой инфекции COVID-19, и которые нельзя объяснить альтернативным диагнозом. Этот термин включает текущий симптоматический COVID-19 (период от 4 до 12 недель после инфекции) и, собственно, постковидный синдром (более 12 недель после заражения).
В постковидный синдром вовлекаются структура и функция множества органов. Среди продолжительных неврологических симптомов у госпитализированных пациентов лидируют потеря обоняния (43%), слабость (40%), утомляемость (38%), потеря вкуса (37%), мышечная боль (25%), головные боли (21%). О депрессии сообщили 23% переболевших, постоянной тревоге – 16%. В редких случаях развиваются тяжелые неврологические состояния: ишемический инсульт (1,9%), геморрагический инсульт (0,4%) и судороги (0,06%).
Более половины пациентов даже после легкого течения COVID-19 сообщали о хронической усталости (55%), потери обоняния (52%), мышечных болях (45%), потере вкуса и головных болях (44%).
Поэтому просто переболеть и приобрести устойчивость к ковидной инфекции не получится из-за мощных осложнений, которые будут ухудшать качество жизни и успешности дальнейшего обучения и работы.
– Какие проявления постковидного синдрома наиболее опасны?
– Во-первых, усталость. Это одно из наиболее часто отмечаемых проявлений постковидного синдрома вне зависимости от тяжести острой фазы COVID-19. После вспышки SARS до 60% пациентов сообщали об усталости, продолжающейся в течение 12 месяцев после выздоровления. А в одном из исследований указано, что 92,9% и 93,5% госпитализированных и амбулаторных пациентов с COVID-19, соответственно, сообщали о сохраняющейся усталости через 79 дней после начала заболевания.
Во-вторых, у людей с постковидным синдромом часто встречаются одышка и затруднение дыхания. И через пять недель после заражения COVID-19 вне зависимости от присутствия острых респираторных симптомов или тяжести заболевания этот синдром наблюдают 4,6% переболевших. У госпитализированных с COVID-19 пациентов в момент выписки, приблизительно через месяц после появления симптомов, выявляются нарушение диффузии диоксида углерода, снижение общей емкости легких, объема форсированного выдоха, форсированной жизненной емкости легких, функции дыхательных путей. Это говорит о том, что людям, перенесшим COVID-19, может требоваться время на восстановление функции легких.
В-третьих, люди с постковидным синдромом нередко обременены стойкими сердечно-сосудистыми нарушениями. У многих через 71 день после постановки диагноза было показано поражение сердца, текущее воспаление миокарда, появление боли в груди – возможно, вследствие миокардита у каждого четвертого пациента.
Помимо жалоб на проблемы с сердцем в исследованиях людей после инфекции COVID-19 также обнаруживается тенденция к развитию отсутствовавшего ранее синдрома тахикардии (резкое учащение сокращений сердца при смене положения тела) вследствие нарушения функции вегетативной нервной системы.
В-четвертых, это мыслительные (когнитивные) и нервно-психические нарушения. Предполагается, что вирус может вызывать септическую энцефалопатию, не иммунологические (гипотензия, гипоксия и тромбоз сосудов) и иммунологические эффекты (активация адаптивного иммунитета, микроглии и неадекватный цитокиновый профиль) в центральной нервной системе.
Кроме того, пациенты, госпитализированные с COVID-19, жаловались на энцефалопатию, когнитивные нарушения, цереброваскулярные события/заболевания, припадки, гипоксические повреждения головного мозга, признаки нарушений в корково-спинномозговом пирамидном пути, дерегуляторный синдром, изменения ментального статуса и психиатрические состояния.
В-пятых, после выздоровления от COVID-19 отмечаются стойкие нарушения обоняния и вкуса. Согласно современным оценкам, частота потери обоняния и вкуса через пять недель среди всех людей, перенесших COVID-19, составляет 7,9 – 8,2%. В других исследованиях значения частоты обонятельной и вкусовой дисфункции среди всех групп пациентов, выздоровевших от COVID-19, варьировались от 11 дo 45,1 %.
В-шестых, у людей с низким или высоким риском тяжелого острого заболевания результатом COVID-19 часто становится поражение многих органов. В исследованиях показано наличие острого поражения почек у пациентов, выздоровевших после COVID-19 и выписанных из больницы. Обнаружено, что у 35% таких лиц функция почек была нарушена через шесть месяцев после выписки.
У людей с COVID-19 встречается острый панкреатит, обнаружено, что через 141 день после заражения у 40% пациентов, страдающих от COVID-19 и имеющих низкий риск развития тяжелой формы заболевания, присутствовало небольшое повреждение поджелудочной железы. Оно сопровождалось диареей, лихорадкой, головной болью и одышкой.
На основе отчетов о клинических случаях и вскрытий было выявлено влияние COVID-19 на селезенку, включая атрофию лимфоидных фолликулов и снижение количества T- и B-лимфоцитов, ведущее к лимфоцитопении, а также тромботические события, в том числе инфаркты. В печени, желудочно-кишечном тракте, мышцах и кровеносных сосудах выявлено прямое поражение вирусом и непрямое повреждение через усиление системного воспаления. После инфекции COVID-19 также обнаруживаются изменения кишечной микробиоты и подострый тиреоидит.
 – В последнее время говорят, что уход от относительно слабого возбудителя «альфа» к сильному возбудителю «дельта» на территории постсоветского пространства привел к повышению заболеваемости. Какие другие варианты возбудителя появились?
– В последнее время говорят, что уход от относительно слабого возбудителя «альфа» к сильному возбудителю «дельта» на территории постсоветского пространства привел к повышению заболеваемости. Какие другие варианты возбудителя появились?
– Другие исследуемые варианты, вызывающие опасения, включают β-, γ-, ζ-, θ- и κ-варианты. Новые варианты SARS-CoV-2 продолжат появляться и распространяться по мере течения пандемии. Например, появились η- и δ-варианты, а недавно возник λ-вариант, который требует пристального внимания. Говорят, что для обозначения мутаций вируса греческого алфавита уже не хватает. У нас их пока нет, поскольку ограничено сообщение между странами и у нас нет массовых протестов против вводимых локдаунов (т.е. строгих запретов). Но многие рвутся на отдых в Турцию, Египет, Индию, Южную Америку и привозят новые варианты инфекции домой.
– Какова причина множественности мишеней для патологического действия возбудителя ковидной инфекции?
– На мой взгляд, возбудитель ковидной инфекции разрушает незакономерным путем систему логистики организма, т.е. дороги и обмен. А логистика организма – это кровеносная система, транспортирующая и распределяющая вещества и структуры, необходимые для функционирования различных органов и тканей организма.
Возбудитель часто действует на уровне микроциркуляции, т.е. обменных сосудов тканей. В зависимости от места поражения микроциркуляторного русла возникает поражение того или иного органа. Отсюда следует непредсказуемость и выраженность поражения органов и систем организма после завершения острой фазы заболевания.
– Что вы порекомендуете в период коронавирусной инфекции? Как уберечь себя и своих близких от этого коварного заболевания?
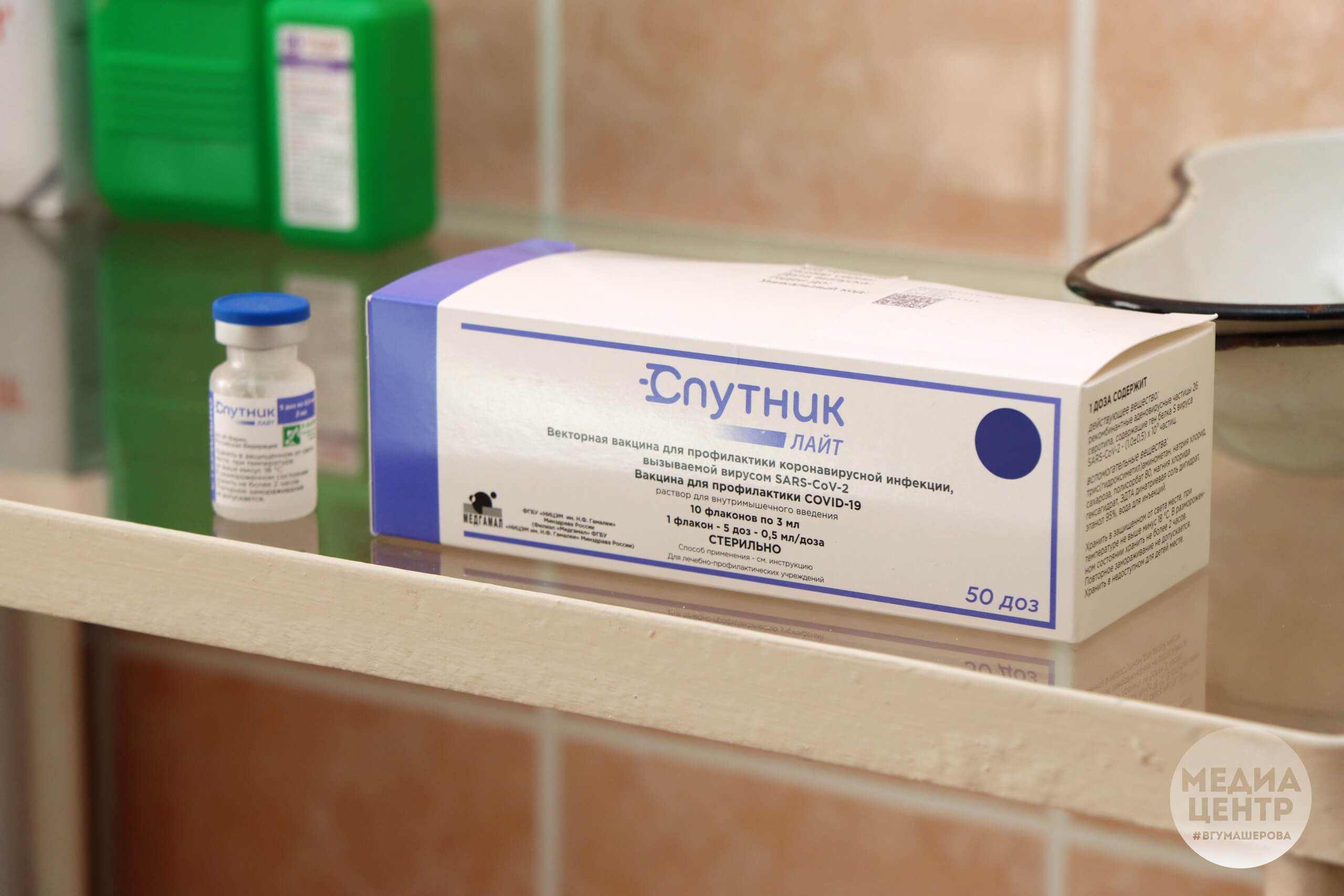
 – Самое главное – привиться и сделать это срочно, поскольку среди привитых в больницу поступает всего 2% заболевших. Прививку следует проводить двукратными инъекциями, прекрасно зарекомендовавшими себя вакцинами «Спутник V» (Россия), и «Vero Cell» фирмы Sinopharm (Китай), а для молодежи предпочтительна одноинъекционная вакцина «Спутник Лайт». Еще рекомендую избегать тесных контактов с другими людьми, по возможности пользоваться для этого электронной почтой, вайбером, телефоном, передачей документов в папках через определенные места. Особенно важно исключить контакты при малейшем недомогании, поскольку в инкубационном периоде (4 – 5 дней) заболевший человек является распространителем инфекции.
– Самое главное – привиться и сделать это срочно, поскольку среди привитых в больницу поступает всего 2% заболевших. Прививку следует проводить двукратными инъекциями, прекрасно зарекомендовавшими себя вакцинами «Спутник V» (Россия), и «Vero Cell» фирмы Sinopharm (Китай), а для молодежи предпочтительна одноинъекционная вакцина «Спутник Лайт». Еще рекомендую избегать тесных контактов с другими людьми, по возможности пользоваться для этого электронной почтой, вайбером, телефоном, передачей документов в папках через определенные места. Особенно важно исключить контакты при малейшем недомогании, поскольку в инкубационном периоде (4 – 5 дней) заболевший человек является распространителем инфекции.
Также необходимо соблюдать масочный режим (одноразовую маску через 2 часа следует выбросить в урну в полиэтиленовом пакете), не собираться большими группами в замкнутом помещении, на лекциях соблюдать 1,5-метровую дистанцию и регулярно проветривать помещения.
Нельзя забывать и о здоровом образе жизни, включающем в себя дозированные физические нагрузки, отказ от курения и алкоголя (утяжеляют течение заболевания), прогулки, замену транспорта велосипедом или ходьбой пешком, витаминизированное регулярное питание, смех и хорошее настроение. И, конечно, постоянное мытье рук, протирание лица лосьонами, полоскание рта, промывание носа, гигиена всех слизистых оболочек, поскольку они являются входными воротами для вируса.
– Спасибо за содержательную беседу.